Παχύ Έντερο
Παθήσεις και Χειρουργική
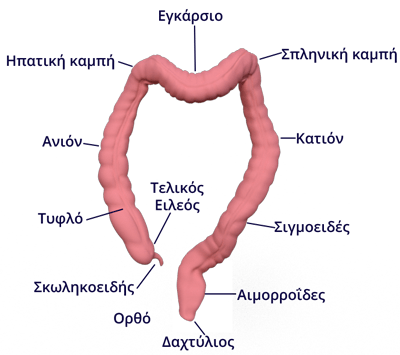
Το παχύ έντερο είναι η συνέχεια του λεπτού εντέρου και πρόκειται για ένα σωλήνα μεγάλης χωρητικότητας, ο οποίος εκτείνεται από το τυφλό μέχρι και τον πρωκτό (μαζί με το ορθό). Το παχύ έντερο αποτελείται από το τυφλό, το ανιόν, το εγκάρσιο, το κατιόν, το σιγμοειδές, το ορθό και τον πρωκτό.
Το τυφλό, το ανιόν και η ηπατική καμπή (δεξιό εγκάρσιο κόλον) απαρτίζουν μια χειρουργική οντότητα, το δεξιό κόλον, ενώ το αριστερό εγκάρσιο, η σπληνική καμπή, το κατιόν και το σιγμοειδές κόλον απαρτίζουν με τη σειρά τους μια ξεχωριστή χειρουργική οντότητα, το αριστερό κόλον. Το μήκος του είναι περίπου 150 cm, ενώ η διάμετρός του βαίνει προοδευτικά μειούμενη, από τα 7,5 cm του τυφλού στα 2,5 cm του σιγμοειδούς, αν και μπορεί να αυξηθεί θεαματικά σε περιπτώσεις διάτασης.
Στις λειτουργίες του παχέος εντέρου περιλαμβάνεται η μετατροπή του υγρού περιεχομένου του λεπτού εντέρου σε ημιστερεά κόπρανα, η απορρόφηση ηλεκτρολυτών, νερού, αμινοξέων και άλλων βιοχημικών ουσιών, ο μεταβολισμός των υδατανθρακών, η έκκριση διαφόρων ουσιών αλλά και η ενδοαυλική πέψη. Η κινητικότητα του παχέος εντέρου χαρακτηρίζεται από παλλινδρομικά (προς τα πίσω) και προωθητικά (προς τα εμπρός) κύματα, προωθώντας έτσι το περιεχόμενο του εντέρου προς τον πρωκτό και ευοδώνοντας έτσι την αφόδευση.
Καρκίνος Παχέος Εντέρου
Ο καρκίνος του παχέος εντέρου και του ορθού είναι η πιο συχνή κακοήθης πάθηση του πεπτικού και είναι η 2η σε συχνότητα και θνησιμότητα μετά τον καρκίνο του πνεύμονα. Εμφανίζεται σε οποιαδήποτε ηλικία, με μεγαλύτερη συχνότητα μετά την 5η δεκαετία ζωής. Η συχνότητά του αυξάνει με την ηλικία, ενώ προσβάλλει και τα δύο φύλα.
Αιτιολογία καρκίνου του παχέος εντέρου:
- Διαιτητικοί παράγοντες: δίαιτα πλούσια σε ζωικό λίπος και φτωχή σε φυτικές ίνες
- Καθιστική ζωή, παχυσαρκία
- Κάπνισμα
- Παρουσία αδενωματώδων πολύποδων παχέος (και εξαλλαγή τους)
- Ιστορικό ελκώδους κολίτιδας ή νόσου Crohn
- Ιστορικό ακτινοβολίας πυέλου
- Γενετική προδιάθεση (οικογενής αδενωματώδης πολυποδίαση/ FAP, σύνδρομο Lynch)
- Θετικό οικογενειακό ιστορικό (τριπλασιασμός κινδύνου)
Κατανομή καρκίνου του παχέος εντέρου:
- 50% σε ορθοσιγμοειδές (20% σιγμοειδές, 30% ορθό)
- 25% σε δεξιό κόλο
- 15% σε κατιόν κόλο
- 10% σε εγκάρσιο
Συμπτωματολογία καρκίνου του παχέος εντέρου:
Στο αρχικό στάδιο του ορθοκολικού καρκίνου συνήθως δεν εκδηλώνονται συμπτώματα. Οι ασθενείς διαγιγνώσκονται σε όλο το Δυτικό κόσμο ως αποτέλεσμα του προσυμπτωματικού ελέγχου (Screening) με κολονοσκόπηση.
Τα συμπτώματα της ανάπτυξης ορθοκολικού καρκίνου δημιουργούνται συνήθως λόγω της επέκτασης του όγκου εντός του αυλού του οργάνου ή λόγω επέκτασης σε άλλα όργανα της κοιλίας, και ως εκ τούτου, η συμπωματική εκδήλωση του ορθοκολικού καρκίνου αντανακλά συνήθως σχετικά προχωρημένη νόσο.
Συνεπώς η νόσος μπορεί να παρουσιαστεί με τρεις τρόπους:
- Με ύποπτα σημεία και συμπτώματα
- Σε τυχαίο η προσυμπτωματικό έλεγχο σε ασθενείς με μεσαίο (average) κίνδυνο
- Ως επείγουσα κατάσταση όταν εκδηλωθεί με εντερική απόφραξη, περιτονίτιδα ή σπάνια, μια οξεία αιμορραγία πεπτικού.
Ύποπτα σημεία και συμπτώματα:
- Αιματοχεσία (πιο συχνή στον καρκίνο του ορθού και του σιγμοειδούς) ή μέλαινες (μαύρες) κενώσεις
- Κοιλιακό άλγος
- Ανεξήγητος σιδηροπενική αναιμία (κυρίως σε όγκους δεξιού κόλου)
- Αλλαγή στις συνήθειες του εντέρου (συνήθως σε όγκους αριστερού κόλουπ.χ εναλλαγή διάρροιας με δυσκοιλιότητα)
- Απώλεια βάρους
Διαγνωστική προσέγγιση ορθοκολικού καρκίνου:
Η κολονοσκόπηση αποτελεί την εξέταση εκλογής για τον έλεγχο του παχέος εντέρου τόσο σε συμπτωματικούς όσο και σε ασυμπτωματικούς ασθενείς. Εντοπίζει όλες τις βλάβες κατά μήκος του παχέος εντέρου, ενώ προσφέρει τις δυνατότητες της πολυπεκτομής και της λήψης βιοψιών. Είναι σημαντικό να εξετάζεται όλο το μήκος του παχέος εντέρου για την ανάδειξη πιθανών σύγχρονων βλαβών, ενώ εάν κακοήθης απόφραξη αποκλείει την προεγχειρητική κολονοσκόπηση, αυτή θα πρέπει να πραγματοποιείται αργότερα.
Μόλις γίνει η διάγνωση του καρκίνου του παχέος εντέρου, ο ασθενής πρέπει να κάνει απεικονιστικό έλεγχο για την έκταση της νόσου (τοπική και απομακρυσμένη), ώστε να μπορέσουμε να καθορίσουμε τη θεραπεία του και την πρόγνωση. Η προεγχειρητική κλινική σταδιοποίηση γίνεται με τη φυσική εξέταση (αναζήτηση ασκίτη, ηπατομεγαλίας, έλεγχος για λεμφαδενοπάθεια, δακτυλική εξέταση σε καρκίνο ορθού) αλλά και με αξονική τομογραφία κοιλίας- πυέλου και θώρακος.
Χειρουργική αντιμετώπιση κολο-ορθικού καρκίνου:
H χειρουργική εκτομή (κολεκτομή) είναι η θεραπεία εκλογής για τον ορθοκολικό καρκίνο, αφού περίπου το 80% των καρκίνων αυτών είναι περιορισμένοι στο τοίχωμα του παχέος εντέρου ή/και των επιχώριων λεμφαδένων (τοπική, περιοχική νόσος).Ο στόχος της χειρουργικής επέμβασηςείναι η πλήρης αφαίρεση του όγκου (τουλάχιστον 5 cm εκατέρωθεν του όγκου, σε υγιή όρια), του αγγειακού του μίσχου και του συστήμαυτος των λεμφαδένων του τμήματος αυτού του εντέρου που συνοδεύουν τα αγγεία του.
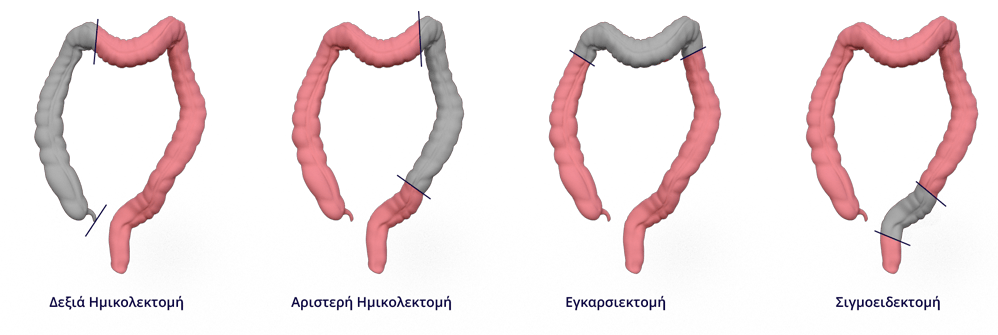
Με τον όρο δεξιά κολεκτομή εννοούμε την αφαίρεση του αρχικού μέρους του παχέος εντέρου μαζί με λίγο από το τελικό τμήμα του λεπτού εντέρου. Είναι μια επέμβαση που γίνεται για όγκους που βρίσκονται στο τυφλό ή στο ανιόν τμήμα του εντέρου. Αντιστοίχως για όγκους αριστερού κόλου πραγματοποιείται αριστερή κολεκτομή, του εγκαρσίου εγκαρσιεκτομή κ.ο.κ. (Εικόνα 2). Το ορθό, αποτελεί το τελικό τμήμα του παχέος εντέρου. Ο καρκίνος του ορθού παρουσιάζει όμως διαφορές στον τρόπο που αναπτύσσεται και υποτροπιάζει. Επίσης η ανατομική σχέση με τα γύρω όργανα καθιστά δυσκολότερη τη χειρουργική προσπέλαση και αποκατάσταση της συνέχειας του γαστρεντερικού σωλήνα. Αναλόγως με τη θέση του όγκου καθώς και την επέκταση του πραγματοποιείται είτε εκτομή και αναστόμωση (χαμηλή πρόσθια εκτομή) είτε εκτομή και τελική κολοστομία (κοιλιοπερινεϊκή εκτομή).
Η αποκατάσταση της συνέχειας του εντέρου γίνεται με την αναστόμωση (επανασύνδεση) των τμημάτων του εντέρου και μπορεί να πραγματοποιηθεί στην πλειοψηφία των ασθενών που υποβάλλονται σε μια απλή κολεκτομή. Ωστόσο, σε πολύ λίγες περιπτώσεις και ειδικά στην χαμηλές πρόσθιες εκτομές για καρκίνο ορθού χρειάζεται να γίνει κολοστομία ή ειλεοστομία κεντρικότερα ως προσωρινή λύση για την προστασία της αναστόμωσης. Η στομία αυτή μπορεί όμως να είναι αναγκαία σε περίπτωση διάχυτης περιτονίτιδας ή διατρήσεως, εάν ο ασθενής είναι ασταθής αιμοδυναμικά στο χειρουργείο.
Οι ελάχιστα επεμβατικές τεχνικές (λαπαροσκοπική, ρομποτική) μπορούν να εφαρμοστούν με επιτυχία και ογκολογική ασφάλεια ως εναλλακτικές της κλασικής ανοικτής κολεκτομής για ορισμένη ομάδα ασθενών, στα χέρια πάντα ενός έμπειρου και κατάλληλα εκπαιδευμένου Χειρουργού. Με τις τεχνικές αυτές, ο ασθενής έχει όλα τα πλεονεκτήματα της ελάχιστα επεμβατικής χειρουργικής όπως ελάχιστο πόνο, ταχύτερη ανάρρωση και μικρότερο χειρουργικό τραύμα.
Εκκολπωμάτωση / Εκκολπωματίτιδα
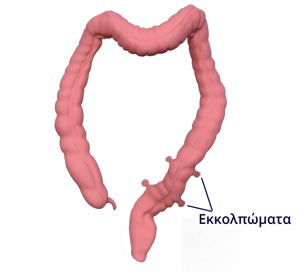
Τα εκκολπώματα είναι μικροί σάκοι κατά μήκος του τοιχώματος του παχέος εντέρου. Πρόκειται για προβολές του εσωτερικού χιτώνα του εντέρου (βλεννογόνου) οι οποίες δημιουργούνται σε αδύναμα σημεία του τοιχώματος. Είναι αποτέλεσμα των αυξημένων πιέσεων εντός του αυλού του εντέρου, που δημιουργούνται κατά την δίοδο των κοπράνων αλλά και κατά τις συσπάσεις του ίδιου του εντέρου. Τα εκκολπώματα μπορεί να εντοπίζονται οπουδήποτε κατά μήκος του παχέος εντέρου, αλλά συχνότερα δημιουργούνται στο σιγμοειδές. Τα εκκολπώματα σε ποσοστό 80% είναι ασυμπτωματικά και εμφανίζουν εκδηλώσεις μόνο αν επιπλακούν. Η συχνότερη επιπλοκή τους είναι η λοίμωξη ή η φλεγμονή (οξεία εκκολπωματίτιδα).
Η οξεία εκκολπωματίτιδα εκδηλώνεται κυρίως με άλγος στην αριστερή κάτω κοιλία (αριστερό λαγόνιο βόθρο) και ευαισθησία στην ψηλάφηση της περιοχής, ενώ μπορεί να συνυπάρχει πυρετική κίνηση, διαταραχές των κενώσεων και αύξηση των λευκών αιμοσφαιρίων στο αίμα. Τα περισσότερα επεισόδια οξείας εκκολπωματίτιδας μπορούν να αντιμετωπιστούν συντηρητικά, με τη χορήγηση αντιβιοτικών σκευασμάτων και ορισμένες διαιτητικές αλλαγές. Παρ’ όλα αυτά, βαριές και επίμονες εκκολπωματίτιδες μπορεί να οδηγήσουν σε ρήξη των εκκολπωμάτων και διάτρηση εντέρου, δημιουργία αποστήματος ή πρόκληση κοπρανώδους περιτονίτιδας (χειρουργικά επείγουσα κατάσταση) και στο 25%, αιμορραγία. Ο κίνδυνος εμφάνισης επιπλοκών της νόσου αυξάνει όταν η νόσος υποτροπιάζει συχνά και εμφανίζονται σοβαρές κρίσεις που απαιτούν νοσηλεία.
Χειρουργική αντιμετώπιση εκκολπωμάτωσης:
Οι ενδείξεις διενέργειας ενός προγραμματισμένου χειρουργείου κολεκτομής σε άτομα με εκκολπώματα είναι:
- Μετά το 2ο επεισόδιο ανεπίπλεκτης εκκολπωματίτιδας, ειδικά εάν χρειάστηκε νοσηλεία
- Μετά το 1ο επεισόδιο επιπλεγμένης εκκολπωματίτιδας που αντιμετωπίστηκε συντηρητικά (π.χ δημιουργία αποστήματος)
- Επί παρουσίας συριγγίου ή στένωσης ως επιπλοκή της νόσου
- Σε ανοσοκατεσταλμένους ασθενείς
- Σε χρόνια, εμμένουσα συμπτωματολογία που επηρεάζει την ποιότητα της ζωής του ασθενούς
Το προγραμματισμένο χειρουργείο για εκκολπωμάτωση εκτελείται ιδανικά 6 με 8 εβδομάδες μετά το επεισόδιο και περιλαμβάνει την αφαίρεση του τμήματος του παχέος εντέρου που πάσχει (συνήθως σιγμοειδές) καθώς και την αποκατάσταση της συνέχειας του εντέρου (αναστόμωση). Θεραπεία εκλογής για εκλεκτικό (προγραμματισμένο, μη επείγον) χειρουργείο για την αντιμετώπιση της εκκολπωμάτωσης είναι η λαπαροσκοπική σιγμοειδεκτομή, μια ελάχιστα επεμβατική τεχνική με ποικίλα πλεονεκτήματα για τον ασθενή (βλέπε Τομέας Εξειδίκευσης/ Λαπαροσκοπική Χειρουργική).
Επείγουσα Χειρουργική αντιμετώπιση εκκολπωματίτιδας
Η μη έγκαιρη διάγνωση και αντιμετώπιση της εκκολπωματίτιδας μπορεί να οδηγήσει στην εμφάνιση επιπλοκών, με σοβαρότερη εκείνη της ρήξης του εντέρου και της εμφάνισης περιτονίτιδας ή ακόμα και μη ελεγχόμενης αιμορραγίας. Αυτό αναπόφευκτα θα οδηγήσει σε επείγουσα χειρουργική επέμβαση η οποία γίνεται μέσω λαπαροτομής και περιλαμβάνει τον καθαρισμό του περιτοναίου, την αφαίρεση του πάσχοντος τμήματος του εντέρου και την δημιουργία προσωρινής στομίας (παρά φύσιν έδρας).
Τομείς εξειδίκευσης
HIPEC
Οισοφάγος
Ηλεκτροχημειοθεραπεία
Λαπαροσκοπική Χειρουργική
IRE - Nanoknife
Πάγκρεας
Παχύ Έντερο
Ρομποτική Χειρουργική
Στόμαχος
Sarcoma
Χειρουργική Επινεφριδίων
ΗΠΑΡ
Τελευταίες ιατρικές δημοσιεύσεις


